تكلفة زرع نخاع العظام في الهند
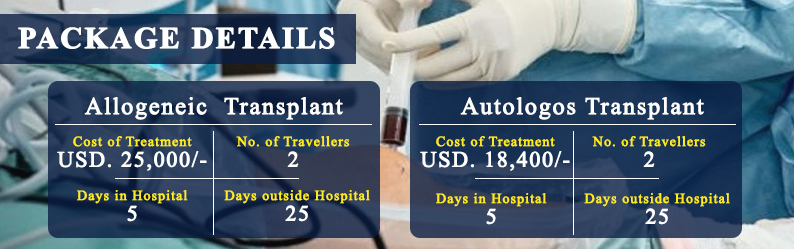
في الهند ، تبدأ تكلفة الزرع الخيفي من 25000 دولار أمريكي إلى 28000 دولار أمريكي ، وبالنسبة للزراعة الذاتية ، قد تختلف التكلفة من 18400 دولار أمريكي إلى 21000 دولار أمريكي.
قد تختلف تكلفة العلاج أيضًا من مستشفى إلى آخر اعتمادًا على البنية التحتية ومرافق الاختبار والجراح وما إلى ذلك. يمكن ترتيب الإقامة في الفنادق وبيوت الضيافة الواقعة بالقرب من المستشفيات وقد تختلف التكلفة من 25-100 دولار أمريكي حسب اختيارات المريض.
أفضل مستشفيات زرع نخاع العظام في الهند

مستشفى BLK التخصصي
نظرة عامة على المستشفى قام الدكتور بي إل كابور ، طبيب النساء والتوليد البارز ، بإنشاء مستشفى خيري في عام 1930 في لاهور. في عام 1947 ، انتقل ...
اقرأ أكثر
مستشفى فورتيس
نظرة عامة على المستشفى Fortis Healthcare Limited هي شركة رائدة في تقديم خدمات الرعاية الصحية المتكاملة في الهند. قطاعات الرعاية الصحية في ...
اقرأ أكثر
مستشفى ارتميس
نظرة عامة على المستشفى مستشفى أرتميس ، الذي تم إنشاؤه في عام 2007 ، ويمتد على مساحة 9 أفدنة ، هو 400 سرير زائد ؛ مستشفى متعدد التخصصات على أحدث طراز ...
اقرأ أكثرزراعة نخاع العظام
زرع نخاع العظم هو إجراء لاستبدال نخاع العظم التالف أو التالف بخلايا جذعية سليمة لنخاع العظم. نخاع العظام هو النسيج الدهني اللين داخل عظامك. ينتج نخاع العظم خلايا الدم. الخلايا الجذعية هي خلايا غير ناضجة في نخاع العظام تنتج جميع خلايا الدم المختلفة.
يُعرف النسيج الجيلاتيني الرخو الذي يملأ التجاويف النخاعية في مراكز العظام التي تحتوي على خلايا غير ناضجة تسمى الخلايا الجذعية باسم نخاع العظام. هناك نوعان من نخاع العظام ، نخاع العظم الأصفر المعروف أيضًا باسم الأنسجة الدهنية ونخاع العظام الأحمر المعروف أيضًا باسم الأنسجة النخاعية. تتشكل غالبية خلايا الدم الحمراء والصفائح الدموية ومعظم خلايا الدم البيضاء في النخاع الأحمر بينما يتشكل القليل منها فقط في النخاع الأصفر.
من المهم من أجل:
- نظام الدورة الدموية
- الهيموغلوبين
- حديد
- خلايا الدم الحمراء
- خلايا الدم البيضاء
- الجهاز اللمفاوي
- الجهاز المناعي
لماذا هو مطلوب؟
والهدف منه هو علاج العديد من الأمراض وأنواع السرطان. عندما تكون جرعات العلاج الكيميائي أو الإشعاعي اللازمة لعلاج السرطان عالية جدًا بحيث تتلف الخلايا الجذعية للنخاع العظمي للشخص بشكل دائم أو تتلف بسبب العلاج ، فقد تكون هناك حاجة لعملية زرع نخاع العظم. قد تكون هناك حاجة أيضًا إذا تم تدمير نخاع العظام بسبب مرض ما.
ما هي بعض الأمراض التي قد تستفيد من عملية الزرع هذه؟ الأمراض التالية هي الأكثر شيوعًا لفوائدها:
- اللوكيميا
- فقر الدم اللاتنسجي الشديد
- الأورام اللمفاوية
- المايلوما المتعددة
- اضطرابات نقص المناعة
- بعض سرطانات الأورام الصلبة
ومع ذلك ، فإن المرضى يعانون من الأمراض بشكل مختلف ، وقد لا تكون زراعة النخاع العظمي مناسبة لكل من يعاني من هذه الأمراض.
إجراءات مختلفة لزراعة نخاع العظام
تم تنفيذه لثلاثة أسباب:
أ) تدمير خلايا نخاع العظم الموجودة لإفساح المجال للأنسجة المزروعة
ب) تدمير أي خلايا سرطانية موجودة
ج) لإيقاف عمل جهاز المناعة لديك ، فهذا يقلل من خطر رفض الزرع.
تستغرق عملية التكييف عادة ما بين أربعة وسبعة أيام.